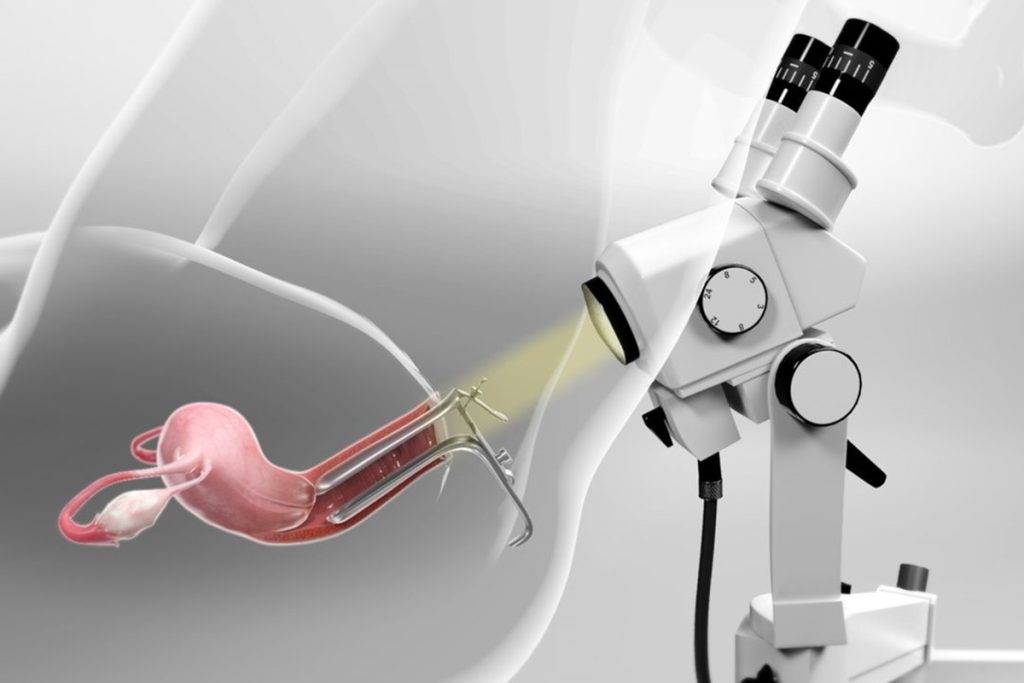
سلامت زنان، بهویژه در زمینه سلامت باروری و پیشگیری از بیماریهای جدی، از اهمیت بالایی برخوردار است. معاینات و روشهای تشخیصی دورهای نقش مهمی در تشخیص زودهنگام و درمان بهموقع بیماریها ایفا میکنند. کولپوسکوپی یکی از این روشهای مهم تشخیصی است که به پزشکان کمک میکند که تغییرات غیرطبیعی در دهانه رحم، واژن و فرج را که ممکن است با چشم غیرمسلح قابل مشاهده نباشند، با دقت بیشتری بررسی کنند. این روش، بهویژه پس از نتایج غیرطبیعی تست پاپ اسمیر، کاربرد زیادی دارد و میتواند در تشخیص ضایعات پیشسرطانی و سرطانی مؤثر باشد.
| تعریف کولپوسکوپی | روش بررسی دقیق دهانه رحم، واژن و فرج با دستگاه بزرگنمایی بهنام کولپوسکوپ |
| کاربرد اصلی | تشخیص ضایعات پیشسرطانی و سرطانی، بررسی نتایج غیرطبیعی تست پاپ اسمیر |
| چه زمانی انجام میشود؟ | – پس از پاپ اسمیر غیرطبیعی – HPV پرخطر – خونریزی غیرطبیعی واژینال – پیگیری درمانهای قبلی |
| محلولهای مورد استفاده | – اسید استیک (سرکه) برای سفید کردن سلولهای غیرطبیعی – محلول لوگل (ید) برای شناسایی سلولهای سالم |
| احتمال بیوپسی | در صورت مشاهده نواحی مشکوک، نمونهبرداری از بافت انجام میشود |
| مدت زمان انجام | حدود ۱۰ تا ۲۰ دقیقه |
| احساس در طول آزمایش | فشار یا ناراحتی خفیف؛ بیوپسی ممکن است کمی سوزش یا گرفتگی ایجاد کند |
| مراقبتهای بعد از کولپوسکوپی | – اجتناب از رابطه جنسی و تامپون تا چند روز – استفاده از پد بهداشتی – استراحت در صورت گرفتگی یا لکهبینی |
| عوارض احتمالی | – لکهبینی و خونریزی خفیف – ناراحتی شکمی – (نادر) عفونت یا واکنش آلرژیک |
| تفاوت با تست پاپ اسمیر | پاپ اسمیر ابزاری غربالگری است؛ کولپوسکوپی روش تشخیصی برای بررسی دقیقتر |
کولپوسکوپی چیست؟
کولپوسکوپی (Colposcopy) روشی تشخیصی است که پزشک با استفاده از دستگاهی به نام کولپوسکوپ، دهانه رحم، واژن و فرج را با بزرگنمایی مشاهده میکند. کولپوسکوپ در واقع یک میکروسکوپ استریوسکوپی با نور قوی است که به پزشک اجازه میدهد تا جزئیات سلولی و بافتی این نواحی را با وضوح بالا بررسی کند. این دستگاه مستقیماً وارد بدن نمیشود و در فاصله مشخصی از بدن قرار میگیرد، شبیه به تلسکوپی که برای مشاهده اجسام دور استفاده میشود.
هدف اصلی کولپوسکوپی، تشخیص تغییرات غیرطبیعی در سلولها یا بافتهایی است که ممکن است نشاندهنده ضایعات پیشسرطانی (دیسپلازی) یا سرطان باشند. این تغییرات ممکن است در طول معاینه لگنی روتین یا با تست پاپ اسمیر معمولی قابل تشخیص نباشند. با بزرگنمایی تصویر، پزشک میتواند الگوهای عروقی، رنگ بافت و سایر ویژگیهایی که نشاندهنده ناهنجاری هستند را شناسایی کند.
در طول کولپوسکوپی، پزشک ممکن است از محلولهای خاصی مانند اسید استیک (سرکه) یا محلول لوگل (ید) برای برجسته کردن مناطق غیرطبیعی استفاده کند. این محلولها باعث میشوند که سلولهای غیرطبیعی به رنگهای متفاوتی درآیند و به وضوح بیشتری قابل مشاهده باشند. اگر ناحیه مشکوکی مشاهده شود، پزشک میتواند نمونه کوچکی از بافت (بیوپسی) را برای بررسی بیشتر زیر میکروسکوپ (پاتولوژی) بردارد.
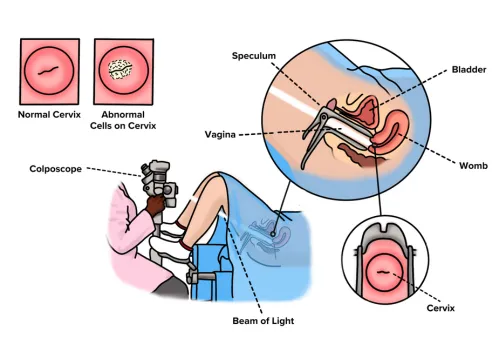
کولپوسکوپی چه زمانی انجام میشود؟
کولپوسکوپی معمولاً زمانی توصیه میشود که نتایج آزمایشهای غربالگری اولیه، مانند تست پاپ اسمیر، غیرطبیعی باشند. این روش به پزشک کمک میکند تا علت دقیق این نتایج غیرطبیعی را مشخص کرده و در صورت لزوم، درمان مناسب را آغاز کند.
نتایج غیرطبیعی پاپ اسمیر
شایعترین دلیلی که کولپوسکوپی توصیه میشود، وجود نتایج غیرطبیعی در تست پاپ اسمیر است. این نتایج ممکن است نشاندهنده وجود سلولهای غیرطبیعی (دیسپلاستیک) در دهانه رحم باشند که نیاز به بررسی دقیقتر دارند. کولپوسکوپی به پزشک اجازه میدهد تا منبع این سلولها و شدت تغییرات را ارزیابی کند.
وجود ویروس پاپیلومای انسانی (HPV) پرخطر
اگرچه تست پاپ اسمیر میتواند به تنهایی نتایج غیرطبیعی نشان دهد، اما در برخی موارد، آزمایش مستقیم برای ویروس پاپیلومای انسانی (HPV) نیز انجام میشود. اگر تست HPV مثبت باشد، بهویژه برای انواع پرخطر این ویروس که میتوانند منجر به سرطان دهانه رحم شوند، کولپوسکوپی برای بررسی دقیقتر توصیه میشود، حتی اگر تست پاپ اسمیر اولیه نرمال باشد.
خونریزی غیرطبیعی واژینال
گاهی اوقات، خونریزیهای غیرطبیعی واژینال، بهخصوص پس از رابطه جنسی، بین دورههای قاعدگی، یا پس از یائسگی، میتواند نشاندهنده مشکلات در دهانه رحم یا واژن باشد. در چنین مواردی، کولپوسکوپی میتواند به پزشک کمک کند تا علت این خونریزیها را شناسایی کند و سایر بیماریها را رد یا تأیید کند.
ظاهر غیرطبیعی دهانه رحم در معاینه لگنی
در طول معاینه لگنی روتین، پزشک ممکن است متوجه ظاهر غیرطبیعی در دهانه رحم، واژن یا فرج شود. این ناهنجاریها میتوانند شامل زخم، ضایعات، زگیل یا مناطق التهابی باشند که نیاز به بررسی دقیقتر با کولپوسکوپ دارند تا ماهیت آنها مشخص شود.
پیگیری پس از درمان ضایعات
پس از درمان ضایعات پیشسرطانی دهانه رحم، مانند روشهای LOOP یا کرایوتراپی، کولپوسکوپی ممکن است به صورت دورهای برای اطمینان از عدم بازگشت ضایعات و بررسی اثربخشی درمان انجام شود. این پیگیریها برای حفظ سلامت بلندمدت بیمار ضروری هستند.
مراحل انجام کولپوسکوپی چگونه است؟
کولپوسکوپی یک روش نسبتاً ساده و سرپایی است که معمولاً در مطب پزشک یا کلینیک انجام میشود. این فرآیند چند مرحله دارد که هر یک برای بررسی دقیق و تشخیص صحیح اهمیت دارند.
آمادهسازی و قرارگیری بیمار
ابتدا، بیمار مانند معاینه پاپ اسمیر، روی تخت معاینه دراز میکشد و پاها را روی رکابهای مخصوص قرار میدهد. پزشک یا پرستار وضعیت بیمار را به گونهای تنظیم میکنند که دهانه رحم به راحتی قابل مشاهده باشد. راحتی بیمار در این مرحله بسیار مهم است و ممکن است پزشک دستورالعملهایی برای تنفس عمیق یا آرامش را ارائه دهد.
قرار دادن اسپکولوم
پس از قرارگیری صحیح، پزشک با دقت اسپکولوم را وارد واژن میکند. اسپکولوم وسیلهای فلزی یا پلاستیکی است که دیوارههای واژن را به آرامی باز نگه میدارد تا دهانه رحم به وضوح قابل مشاهده باشد. این مرحله ممکن است کمی فشار یا ناراحتی ایجاد کند، اما معمولاً دردناک نیست.
مشاهده با کولپوسکوپ
زمانی که دهانه رحم در معرض دید قرار گرفت، پزشک کولپوسکوپ را در فاصله مشخصی از بدن قرار میدهد. کولپوسکوپ مستقیماً با بدن تماس پیدا نمیکند. پزشک از طریق لنزهای کولپوسکوپ، دهانه رحم و دیوارههای واژن را با بزرگنمایی مشاهده میکند. نور قوی کولپوسکوپ به روشن شدن ناحیه کمک میکند.
استفاده از محلولهای تشخیصی
برای برجسته کردن مناطق غیرطبیعی، پزشک ممکن است از محلولهای خاصی استفاده کند. معمولاً از محلول اسید استیک (سرکه) رقیقشده استفاده میشود که سلولهای غیرطبیعی را موقتاً سفید میکند. این تغییر رنگ به پزشک کمک میکند تا مناطق مشکوک را با دقت بیشتری شناسایی کند. در برخی موارد، محلول لوگل (ید) نیز استفاده میشود که سلولهای سالم را قهوهای میکند، در حالی که سلولهای غیرطبیعی بیرنگ باقی میمانند.
نمونهبرداری (بیوپسی) در صورت لزوم
اگر پزشک در طول مشاهده با کولپوسکوپ مناطق مشکوکی را شناسایی کند، ممکن است نیاز به گرفتن نمونه کوچکی از بافت (بیوپسی) از آن ناحیه باشد. بیوپسی با استفاده از ابزارهای کوچک و تیزی انجام میشود و ممکن است حس کمی فشار یا گرفتگی ایجاد کند. نمونه برداشته شده برای بررسی بیشتر به آزمایشگاه پاتولوژی ارسال میشود تا ماهیت دقیق تغییرات سلولی مشخص شود.

قبل از کولپوسکوپی چه آمادگیهایی لازم است؟
آمادگی مناسب قبل از کولپوسکوپی میتواند به اطمینان از نتایج دقیقتر و راحتی بیشتر بیمار کمک کند. پزشک معمولاً دستورالعملهای خاصی را ارائه میدهد، اما نکات کلی زیر نیز حائز اهمیت هستند.
اجتناب از رابطه جنسی و استفاده از محصولات واژینال
توصیه میشود حداقل ۲۴ تا ۴۸ ساعت قبل از کولپوسکوپی از برقراری رابطه جنسی خودداری کنید. همچنین، از استفاده از تامپون، دوش واژینال، کرمها یا داروهای واژینال، ژلهای ضد بارداری و سایر محصولات واژینال باید پرهیز شود. این مواد میتوانند بر نتایج آزمایش تأثیر بگذارند یا مشاهده دقیق بافت را دشوار کنند.
اطلاعرسانی در مورد داروها و شرایط پزشکی
قبل از انجام کولپوسکوپی، حتماً پزشک خود را در جریان تمام داروهایی که مصرف میکنید (شامل داروهای نسخهای، بدون نسخه، مکملها و گیاهی)، هرگونه آلرژی، و شرایط پزشکی موجود، بهخصوص بارداری یا احتمال بارداری، قرار دهید. اگر از داروهای رقیقکننده خون مانند آسپرین یا وارفارین استفاده میکنید، ممکن است پزشک از شما بخواهد که مصرف آنها را برای مدت کوتاهی قبل از آزمایش قطع کنید تا خطر خونریزی کاهش یابد.
انتخاب زمان مناسب در سیکل قاعدگی
بهترین زمان برای انجام کولپوسکوپی، زمانی است که بیمار عادت ماهانه نباشد. وجود خونریزی میتواند دید پزشک را مختل کند و نتایج را تحت تأثیر قرار دهد. اگر در زمان قرار ملاقات عادت ماهانه هستید، بهتر است با مطب تماس گرفته و قرار را به زمان دیگری موکول کنید.
مصرف مسکن قبل از آزمایش (اختیاری)
برخی از پزشکان توصیه میکنند که حدود ۳۰ تا ۶۰ دقیقه قبل از کولپوسکوپی، یک مسکن بدون نسخه مانند ایبوپروفن یا استامینوفن مصرف کنید. این کار میتواند به کاهش هرگونه ناراحتی یا گرفتگی احتمالی در طول یا بعد از بیوپسی کمک کند. البته این مرحله اختیاری است و باید با پزشک مشورت شود.
پوشیدن لباس راحت و همراه داشتن پد بهداشتی
پوشیدن لباسهای راحت و گشاد برای معاینه میتواند مفید باشد. همچنین، بهتر است یک پد بهداشتی با خود به همراه داشته باشید، زیرا ممکن است پس از بیوپسی یا استفاده از محلولها، ترشحات یا لکه بینی خفیفی مشاهده شود.
در حین کولپوسکوپی چه اتفاقی میافتد؟
فرآیند کولپوسکوپی معمولاً ۱۰ تا ۲۰ دقیقه طول میکشد و تجربه آن برای هر فرد متفاوت است. با این حال، مراحل کلی و احساساتی که ممکن است تجربه کنید، قابل پیشبینی هستند.
احساسات اولیه در طول قرارگیری اسپکولوم
هنگامی که اسپکولوم وارد واژن میشود، ممکن است احساس فشار یا کشیدگی داشته باشید، مشابه آنچه در طول تست پاپ اسمیر تجربه میکنید. این مرحله معمولاً دردناک نیست، اما برخی افراد ممکن است کمی ناراحتی را گزارش کنند. مهم است که سعی کنید آرام باشید و نفس عمیق بکشید تا عضلات شما ریلکس شوند.
مشاهده با کولپوسکوپ و استفاده از محلولها
در طول مشاهده با کولپوسکوپ، هیچ تماسی بین دستگاه و بدن شما وجود ندارد. پزشک با دقت دهانه رحم را بررسی میکند. هنگامی که محلول اسید استیک (سرکه) روی دهانه رحم اعمال میشود، ممکن است احساس سرمای خفیف یا سوزش بسیار کم را تجربه کنید. این محلول ممکن است باعث شود مناطق غیرطبیعی سفید شوند و این تغییر رنگ برای لحظاتی قابل مشاهده خواهد بود. اگر از محلول ید (لوگل) استفاده شود، ممکن است رنگ قهوهای مشاهده شود.
لحظه بیوپسی و احساسات مربوط به آن
اگر پزشک نیاز به بیوپسی (نمونهبرداری) داشته باشد، این مرحله ممکن است کمی ناخوشایندترین بخش باشد. برداشتن نمونه کوچکی از بافت ممکن است باعث احساس گرفتگی خفیف یا سوزش کوتاه و تیز شود. این درد معمولاً موقتی است و به سرعت از بین میرود. پزشک ممکن است از یک ابزار کوچک برای برداشتن نمونه استفاده کند و در برخی موارد، برای کنترل خونریزی جزئی پس از بیوپسی، از محلولهای خاصی استفاده میکند که ممکن است باعث ترشحات قهوهای رنگ برای چند روز شوند.
مکالمه با پزشک در طول فرآیند
در طول کل فرآیند، پزشک معمولاً توضیحات لازم را ارائه میدهد و شما را در جریان آنچه در حال انجام است، قرار میدهد. میتوانید هر سؤالی که دارید بپرسید یا هرگونه ناراحتی را به پزشک اطلاع دهید. این ارتباط میتواند به کاهش اضطراب شما کمک کند.
بعد از کولپوسکوپی چه مراقبتهایی لازم است؟
پس از انجام کولپوسکوپی، بهویژه اگر بیوپسی انجام شده باشد، رعایت برخی نکات مراقبتی برای بهبود و جلوگیری از عوارض احتمالی ضروری است.
انتظار لکهبینی و ترشحات غیرمعمول
طبیعی است که پس از کولپوسکوپی، بهخصوص اگر بیوپسی انجام شده باشد، مقداری لکهبینی خفیف یا ترشحات قهوهای تیره یا سیاه مشاهده شود. این ترشحات معمولاً به دلیل استفاده از محلولهای بندآورنده خون در ناحیه بیوپسی است و ممکن است تا چند روز ادامه داشته باشد. استفاده از پدهای بهداشتی توصیه میشود، اما از تامپون باید اجتناب کرد.
اجتناب از رابطه جنسی و استفاده از محصولات واژینال
برای جلوگیری از تحریک ناحیه و خطر عفونت، توصیه میشود حداقل به مدت یک هفته یا تا زمانی که پزشک توصیه میکند، از برقراری رابطه جنسی خودداری کنید. همچنین، از استفاده از تامپون، دوش واژینال و سایر محصولات واژینال باید پرهیز شود تا زمانی که دهانه رحم به طور کامل بهبود یابد.
مدیریت درد و ناراحتی
اگر پس از کولپوسکوپی احساس گرفتگی خفیف یا درد شکمی داشتید، میتوانید از مسکنهای بدون نسخه مانند ایبوپروفن یا استامینوفن استفاده کنید. این ناراحتی معمولاً ظرف چند ساعت یا یک روز برطرف میشود. کمپرس گرم روی شکم نیز میتواند به کاهش گرفتگی کمک کند.
زمان انتظار برای نتایج بیوپسی
نتایج بیوپسی معمولاً چند روز تا چند هفته طول میکشد تا آماده شوند. پزشک به شما اطلاع خواهد داد که چه زمانی و چگونه نتایج را دریافت خواهید کرد و در صورت لزوم، جلسهای برای توضیح نتایج و برنامهریزی برای مراحل بعدی (درمان یا پیگیری) تعیین خواهد کرد.
موارد هشداردهنده و زمان مراجعه به پزشک
در صورت مشاهده هر یک از علائم زیر، باید فوراً با پزشک خود تماس بگیرید:
- خونریزی شدید واژینال (بیشتر از یک پد در ساعت یا خونریزی مداوم)
- تب بالا
- ترشحات واژینال بدبو
- درد شدید شکمی یا لگنی که با مسکنها تسکین نمییابد.
- لرز
این علائم میتوانند نشاندهنده عفونت یا عوارض جدیتر باشند و نیاز به بررسی فوری پزشکی دارند.

آیا کولپوسکوپی درد دارد؟
این یکی از رایجترین سوالاتی است که زنان قبل از انجام کولپوسکوپی میپرسند. پاسخ به این سوال کمی پیچیده است، زیرا میزان درد و ناراحتی میتواند از فردی به فرد دیگر متفاوت باشد.
بیشتر زنان در طول کولپوسکوپی فقط احساس فشار یا ناراحتی خفیف را تجربه میکنند، نه درد شدید. مرحله قرار دادن اسپکولوم، شبیه به تست پاپ اسمیر، ممکن است حس فشار ایجاد کند. هنگامی که پزشک محلولهای اسید استیک یا ید را روی دهانه رحم اعمال میکند، ممکن است احساس سرمای خفیف یا سوزش بسیار کم داشته باشید که معمولاً بلافاصله برطرف میشود. این محلولها ممکن است باعث گرفتگی جزئی شوند، شبیه به گرفتگیهای قاعدگی.
قسمتی که احتمالاً بیشترین ناراحتی را ایجاد میکند، مرحله بیوپسی است، اگر پزشک نیاز به نمونهبرداری از بافت داشته باشد. دهانه رحم دارای پایانههای عصبی کمتری نسبت به پوست است، بنابراین بیوپسی از آن معمولاً بسیار دردناک نیست. با این حال، ممکن است احساس گرفتگی کوتاه و تیز یا نیشگون گرفتن را تجربه کنید. این احساس معمولاً فقط برای چند ثانیه طول میکشد. برخی زنان ممکن است پس از بیوپسی، برای چند ساعت یا یک روز، گرفتگیهای شبیه به قاعدگی را تجربه کنند.
عواملی مانند آستانه درد فردی، اضطراب و میزان آرامش میتوانند بر تجربه درد تأثیر بگذارند. داشتن اضطراب میتواند باعث سفت شدن عضلات و در نتیجه افزایش ناراحتی شود. پزشکان معمولاً تلاش میکنند تا فرآیند را تا حد امکان راحت انجام دهند و در صورت لزوم، میتوانند قبل از بیوپسی از بیحسی موضعی استفاده کنند، اگرچه این کار معمولاً برای بیوپسی دهانه رحم ضروری نیست. مصرف یک مسکن بدون نسخه مانند ایبوپروفن قبل از آزمایش نیز میتواند به کاهش ناراحتی کمک کند.
کولپوسکوپی چه عوارضی دارد؟
کولپوسکوپی یک روش ایمن است، اما مانند هر اقدام پزشکی، احتمال بروز عوارض جانبی وجود دارد، بهویژه اگر بیوپسی انجام شود. این عوارض معمولاً خفیف و موقتی هستند.
خونریزی خفیف و لکهبینی
شایعترین عارضه پس از کولپوسکوپی، بهویژه در صورت بیوپسی، خونریزی خفیف و لکهبینی است. این خونریزی معمولاً جزئی است و ممکن است تا چند روز ادامه داشته باشد. ترشحات قهوهای تیره یا سیاه نیز به دلیل استفاده از محلولهای بندآورنده خون طبیعی است. اگر خونریزی شدید (مانند خونریزی قاعدگی سنگین) یا لختههای بزرگ خون مشاهده کردید، باید فوراً به پزشک مراجعه کنید.
گرفتگی و ناراحتی شکمی
بسیاری از زنان پس از کولپوسکوپی، بهویژه بیوپسی، احساس گرفتگی خفیف تا متوسط در ناحیه لگن یا شکم را تجربه میکنند. این گرفتگی شبیه به گرفتگیهای قاعدگی است و معمولاً ظرف چند ساعت یا یک روز با مصرف مسکنهای بدون نسخه تسکین مییابد.
عفونت
اگرچه نادر است، اما احتمال عفونت پس از کولپوسکوپی، به خصوص پس از بیوپسی، وجود دارد. علائم عفونت شامل تب، ترشحات واژینال بدبو، درد شدیدتر در ناحیه لگن یا شکم، و لرز است. در صورت مشاهده هر یک از این علائم، باید فوراً به پزشک مراجعه کنید تا درمان لازم آغاز شود.
واکنش آلرژیک (بسیار نادر)
در موارد بسیار نادر، ممکن است واکنش آلرژیک به محلولهای مورد استفاده در طول کولپوسکوپی، مانند محلولهای رنگآمیزی یا بیحسی موضعی، رخ دهد. البته این اتفاق بسیار نادر است.
تفاوت کولپوسکوپی با تست پاپ اسمیر چیست؟
تست پاپ اسمیر و کولپوسکوپی هر دو ابزارهای مهمی در غربالگری و تشخیص بیماریهای دهانه رحم هستند، اما اهداف، روشها و کاربردهای متفاوتی دارند.
تست پاپ اسمیر، که به آن تست پاپ (Pap test) نیز گفته میشود، یک آزمایش غربالگری است. هدف اصلی آن شناسایی سلولهای غیرطبیعی در دهانه رحم است که ممکن است به سرطان دهانه رحم منجر شوند. در این آزمایش، پزشک با استفاده از یک برس کوچک یا اسپاتول، نمونهای از سلولهای سطح دهانه رحم را جمعآوری میکند. این نمونه سپس به آزمایشگاه فرستاده میشود و زیر میکروسکوپ برای یافتن هرگونه تغییر غیرطبیعی در سلولها بررسی میشود. تست پاپ اسمیر یک روش سریع و نسبتاً راحت است که به صورت روتین در معاینات زنان انجام میشود و بخش مهمی از پیشگیری از سرطان دهانه رحم است. اگر نتایج پاپ اسمیر غیرطبیعی باشد، به این معنی است که نیاز به بررسی بیشتر وجود دارد، اما لزوماً به معنای سرطان نیست.
در مقابل، کولپوسکوپی یک روش تشخیصی است. این روش زمانی انجام میشود که نتیجه تست پاپ اسمیر غیرطبیعی باشد یا پزشک مشکوک به وجود ضایعات در دهانه رحم، واژن یا فرج باشد. کولپوسکوپی به پزشک اجازه میدهد تا با استفاده از یک میکروسکوپ (کولپوسکوپ) که دهانه رحم را با بزرگنمایی مشاهده میکند، مناطق غیرطبیعی را با دقت بالا بررسی کند. در طول کولپوسکوپی، پزشک از محلولهایی مانند اسید استیک استفاده میکند تا سلولهای غیرطبیعی را برجستهتر کند. اگر ناحیه مشکوکی مشاهده شود، پزشک میتواند نمونه کوچکی از بافت (بیوپسی) را برای بررسی بیشتر زیر میکروسکوپ (پاتولوژی) بردارد.
به طور خلاصه، تست پاپ اسمیر یک ابزار غربالگری اولیه است که به دنبال علائم هشدار دهنده میگردد، در حالی که کولپوسکوپی یک ابزار تشخیصی دقیقتر است که برای بررسی عمیقتر و تایید ماهیت ناهنجاریهای شناسایی شده توسط پاپ اسمیر (یا سایر علائم) به کار میرود. پاپ اسمیر به ما میگوید که “چیزی” غیرطبیعی است، و کولپوسکوپی به ما کمک میکند تا “آن چیز” را ببینیم و درک کنیم که دقیقاً چیست و آیا نیاز به درمان دارد یا خیر.
کولپوسکوپی در چه مواردی میتواند نگرانکننده باشد؟
اگرچه کولپوسکوپی یک روش روتین و ایمن است، اما نتایج آن میتواند نگرانیهایی را ایجاد کند. دانستن این موارد به شما کمک میکند تا در صورت لزوم، با آگاهی بیشتری با پزشک خود مشورت کنید.
تشخیص ضایعات پیشسرطانی (دیسپلازی) با شدت بالا
مهمترین نگرانی پس از کولپوسکوپی، تشخیص ضایعات پیشسرطانی (دیسپلازی) با شدت بالا (مانند CIN2 یا CIN3) است. این ضایعات به معنای وجود تغییرات جدی در سلولهای دهانه رحم هستند که اگر درمان نشوند، احتمال پیشرفت به سرطان تهاجمی را دارند. با این حال، تشخیص این ضایعات در مراحل اولیه با کولپوسکوپی، به پزشک این امکان را میدهد که با درمان مناسب (مانند LOOP یا کونوئید) از پیشرفت آنها به سرطان جلوگیری کند.
تشخیص سرطان تهاجمی
در موارد کمتر شایع، نتایج بیوپسی ممکن است نشاندهنده سرطان تهاجمی دهانه رحم باشد. این وضعیت بسیار نگرانکننده است و نیاز به اقدامات درمانی فوری دارد. خوشبختانه، با برنامههای غربالگری منظم و تشخیص زودهنگام از طریق تست پاپ اسمیر و کولپوسکوپی، تعداد موارد سرطان تهاجمی دهانه رحم به طور قابل توجهی کاهش یافته است.
بیوپسیهای متعدد و نیاز به پیگیریهای مکرر
در برخی موارد، ممکن است نیاز به انجام بیوپسیهای متعدد از نواحی مختلف دهانه رحم باشد تا ماهیت دقیق ضایعات مشخص شود. همچنین، پس از تشخیص و درمان ضایعات، ممکن است نیاز به پیگیریهای مکرر با کولپوسکوپی و پاپ اسمیر باشد تا از عدم بازگشت ضایعات اطمینان حاصل شود. این پیگیریها میتوانند برای بیمار استرسزا باشند، اما برای حفظ سلامت بلندمدت ضروری هستند.
همبستگی نداشتن نتایج پاپ اسمیر و بیوپسی
گاهی اوقات، نتایج پاپ اسمیر و بیوپسی گرفته شده در حین کولپوسکوپی به طور کامل با یکدیگر همخوانی ندارند. این عدم تطابق میتواند نیاز به بررسیهای بیشتر و حتی تکرار آزمایشها را ایجاد کند که ممکن است برای بیمار گیجکننده و نگرانکننده باشد. در چنین مواردی، پزشک باید توضیحات کامل را ارائه دهد و بهترین مسیر را برای تشخیص نهایی و درمان مشخص کند.
جمعبندی
کولپوسکوپی یک روش تشخیصی در سلامت زنان است که نقش مهمی در تشخیص زودهنگام و پیشگیری از سرطان دهانه رحم ایفا میکند. این روش، بهویژه پس از نتایج غیرطبیعی تست پاپ اسمیر، به پزشکان اجازه میدهد که تغییرات سلولی در دهانه رحم، واژن و فرج را با دقت بیشتری بررسی کنند. اگرچه ممکن است کمی ناراحتی و اضطراب ایجاد کند، اما درک مراحل انجام، آمادگیهای لازم و انتظارات پس از آن میتواند به کاهش نگرانیها کمک کند. تشخیص زودهنگام ضایعات پیشسرطانی از طریق کولپوسکوپی، امکان درمان به موقع و مؤثر را فراهم میکند و میتواند جان بیماران را نجات دهد.













بدون نظر