کبد، بزرگترین غده بدن انسان، مانند یک کارخانه شیمیایی شبانهروزی عمل میکند. این عضو مسئول بیش از ۵۰۰ وظیفه حیاتی از جمله فیلتر کردن سموم، تولید پروتئینهای مهم، کمک به هضم غذا و تنظیم قند خون است. اما چه اتفاقی میافتد وقتی این کارخانه مهم شروع به فرسایش میکند؟ پاسخ، یک بیماری به نام سیروز کبدی (Liver Cirrhosis) است.
سیروز یک وضعیت مزمن و پیشرونده است که در آن بافت سالم کبد به تدریج با بافت زخم (فیبروز) و گرههای ترمیمی جایگزین میشود. این زخمها سخت و سفت هستند و توانایی کبد را برای عملکرد صحیح به شدت کاهش میدهند. سیروز، مرحله نهایی بیماریهای مزمن کبدی است و متأسفانه در موارد شدید، منجر به نارسایی کبدی و نیاز به پیوند میشود.
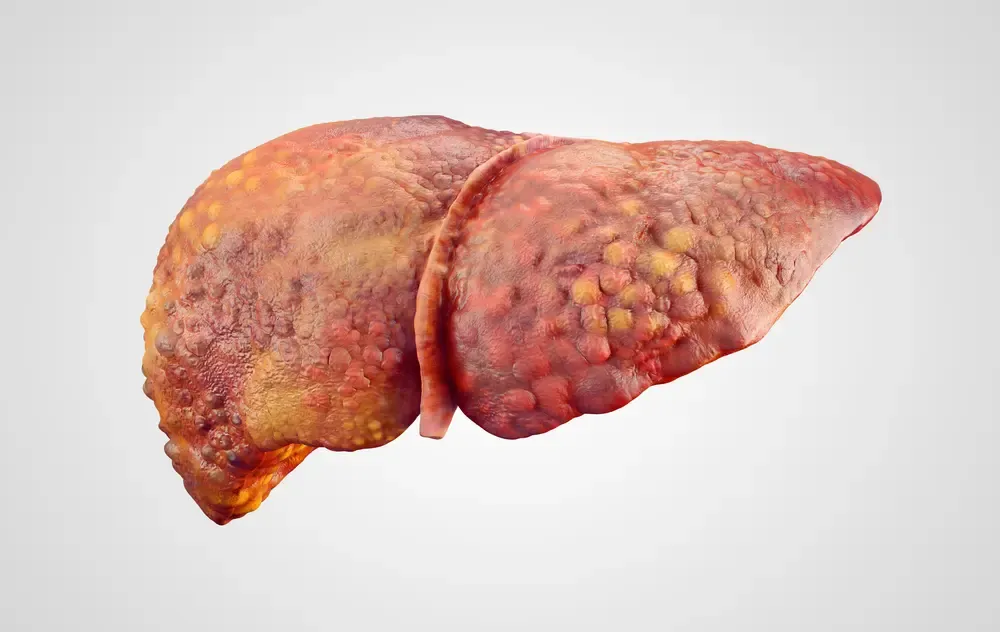
علل اصلی سیروز کبدی
سیروز کبدی یک شبه رخ نمیدهد؛ بلکه نتیجه سالها آسیب مزمن به کبد است. دلایل متعددی میتوانند منجر به این وضعیت شوند که مهمترین آنها عبارتند از:
۱. هپاتیت مزمن (Chronic Hepatitis)
هپاتیت B و C: این ویروسها یکی از شایعترین علل سیروز در سراسر جهان هستند. عفونت مزمن و طولانی مدت کبد توسط این ویروسها، التهاب و آسیب مداوم بافت کبد را در پی دارد که نهایتاً به سیروز منجر میشود.
۲. بیماری کبد چرب غیرالکلی (Non-Alcoholic Fatty Liver Disease – NAFLD/NASH)
استئاتوهپاتیت غیرالکلی (NASH): این بیماری که اغلب با چاقی، دیابت نوع ۲ و سندرم متابولیک مرتبط است، به دلیل تجمع بیش از حد چربی در کبد ایجاد میشود. NASH یکی از علل رو به رشد سیروز در کشورهای توسعهیافته است. در این حالت، چربی باعث التهاب و زخم شدن (فیبروز) کبد میشود.
۳. مصرف طولانی مدت و شدید الکل (Alcohol-Related Liver Disease – ArLD)
مصرف بیش از حد الکل به مرور زمان به سلولهای کبد آسیب میرساند. الکل ابتدا باعث کبد چرب الکلی میشود، سپس به هپاتیت الکلی و در نهایت به سیروز الکلی تبدیل میشود. کبد برای پردازش الکل مجبور است سخت کار کند و محصولات جانبی این فرآیند میتوانند سمی باشند.
۴. بیماریهای خودایمنی و ژنتیکی
- هپاتیت خودایمنی: در این حالت، سیستم ایمنی بدن به اشتباه به سلولهای کبد حمله کرده و باعث التهاب مزمن میشود.
- سیروز صفراوی اولیه (Primary Biliary Cholangitis – PBC): یک بیماری خودایمنی که مجاری صفراوی کوچک داخل کبد را تخریب میکند و باعث تجمع صفرا و آسیب کبدی میشود.
- هموکروماتوز (Hemochromatosis): یک اختلال ژنتیکی که منجر به جذب و ذخیره بیش از حد آهن در بدن، از جمله کبد، میشود.
- بیماری ویلسون (Wilson’s Disease): یک اختلال ارثی که باعث تجمع مس در کبد و سایر اندامها میشود.
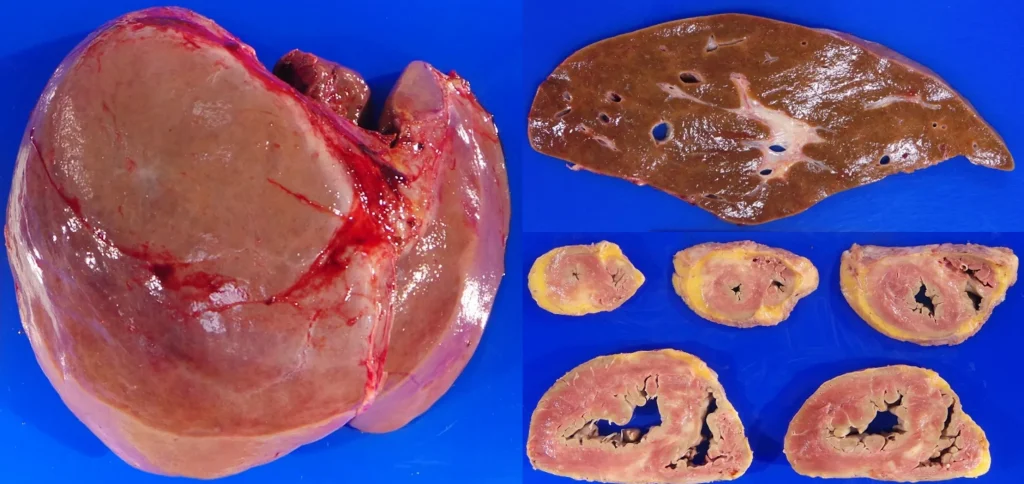
علائم و نشانههای سیروز کبدی
در مراحل اولیه، سیروز کبدی اغلب بدون علامت است. کبد دارای یک ذخیره عملکردی بسیار بالا است و میتواند با وجود آسیبهای قابل توجه، به کار خود ادامه دهد. این مرحله، که گاهی به آن سیروز جبران شده (Compensated Cirrhosis) میگویند، میتواند سالها طول بکشد.
با پیشرفت بیماری و ناتوانی کبد در انجام وظایف خود، علائم شروع به ظاهر شدن میکنند. این مرحله، سیروز جبران نشده (Decompensated Cirrhosis) نامیده میشود و نشاندهنده یک وضعیت اورژانسیتر است.
علائم شایعتر (مراحل میانی و پیشرفته):
- خستگی و ضعف شدید: ناشی از ناتوانی کبد در متابولیسم مناسب مواد مغذی و سموم.
- تهوع، استفراغ و از دست دادن اشتها: که اغلب منجر به کاهش وزن میشود.
- کبودی آسان و خونریزی: به دلیل کاهش تولید پروتئینهای لخته کننده خون توسط کبد.
علائم سیروز جدیتر:
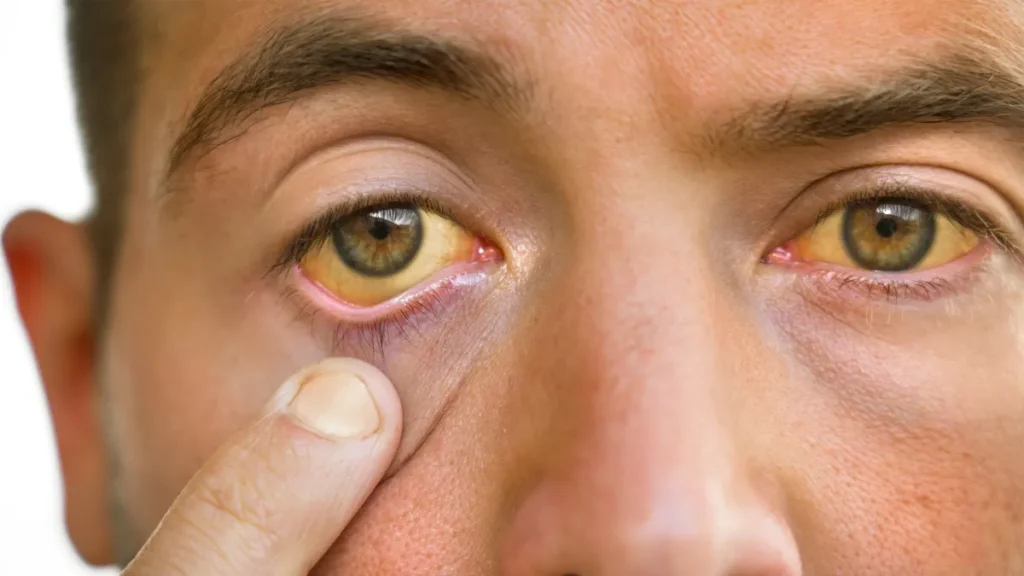
- زردی (Jaundice): زرد شدن پوست و سفیدی چشم به دلیل تجمع بیلیروبین (مادهای که کبد باید از بین ببرد) در خون.
- آسیت (Ascites): تجمع مایع در حفره شکمی به دلیل افزایش فشار در عروق خونی کبد (فشار خون پورتال) و کاهش تولید آلبومین (پروتئین).
- ادم (Edema): تورم پاها و مچ پا ناشی از تجمع مایعات.
- انسفالوپاتی کبدی (Hepatic Encephalopathy): اختلال عملکرد مغز به دلیل تجمع سموم (مانند آمونیاک) که کبد قادر به فیلتر کردن آنها نبوده است. این میتواند باعث گیجی، فراموشی و در موارد شدید، کما شود.
- واریسهای مری (Esophageal Varices): رگهای خونی متورم در مری که در نتیجه فشار خون پورتال ایجاد میشوند و ممکن است پاره شده و خونریزیهای خطرناکی را ایجاد کنند.
تشخیص سیروز کبدی
پزشکان برای تشخیص سیروز از ترکیبی از روشها استفاده میکنند:
- معاینه فیزیکی و سابقه پزشکی: بررسی علائمی مانند زردی، آسیت و بزرگی کبد یا طحال و همچنین پرسش در مورد سابقه مصرف الکل، هپاتیت و داروهای مصرفی.
- آزمایشهای خون:
- تستهای عملکرد کبد (LFTs): اندازهگیری آنزیمهایی مانند ALT و AST. اگرچه در سیروز پیشرفته ممکن است این آنزیمها طبیعی باشند.
- سنجش آلبومین و فاکتورهای انعقادی (INR/PT): سطوح پایین آلبومین و زمان طولانیتر لخته شدن خون نشاندهنده کاهش عملکرد کبد است.
- مارکرهای ویروسی هپاتیت: برای تشخیص عفونتهای B و C.
- تصویربرداری:
- سونوگرافی، سیتی اسکن یا MRI: برای بررسی ساختار کبد، وجود ندول، بزرگی طحال و وجود آسیت.
- الاستوگرافی (Elastography): مانند فیبرواسکن، یک روش غیرتهاجمی است که سفتی کبد را اندازهگیری میکند. سفتی بیشتر نشاندهنده فیبروز یا سیروز پیشرفتهتر است.
- بیوپسی کبد (Liver Biopsy): در گذشته استاندارد طلایی بود. یک نمونه کوچک از بافت کبد برداشته شده و زیر میکروسکوپ بررسی میشود تا میزان آسیب و علت دقیق آن مشخص شود. این روش اکنون کمتر رایج است و اغلب با روشهای غیرتهاجمی جایگزین میشود.
مدیریت و درمان سیروز کبدی
سیروز کبدی، یک بیماری غیر قابل برگشت است؛ به این معنی که بافت زخم شده نمیتواند به طور کامل به بافت سالم تبدیل شود. با این حال، درمان بر جلوگیری از آسیب بیشتر، مدیریت عوارض و حفظ باقیمانده عملکرد کبد متمرکز است.
۱. حذف علت زمینهای:
- پرهیز کامل از الکل: برای سیروز الکلی، ترک الکل کاملاً ضروری است.
- داروهای ضدویروسی: برای درمان هپاتیت B و C.
- کاهش وزن و کنترل دیابت: برای مدیریت NAFLD/NASH.
- داروهای سرکوبکننده سیستم ایمنی: برای هپاتیت خودایمنی.
۲. مدیریت عوارض:
- آسیت و ادم: تجویز داروهای ادرارآور (دیورتیکها) و رژیم غذایی کم نمک. در موارد مقاوم، ممکن است نیاز به تخلیه مایع (پاراسنتز) باشد.
- انسفالوپاتی کبدی: تجویز داروهایی مانند لاکتولوز برای کاهش جذب سموم از روده.
- واریسهای مری: استفاده از داروهای بتابلوکر برای کاهش فشار پورتال یا انجام اقدامات آندوسکوپی مانند باندگذاری برای جلوگیری از خونریزی.
- غربالگری سرطان کبد: بیمارانی که سیروز دارند، به ویژه آنهایی که ناشی از هپاتیت B یا C هستند، باید به صورت منظم برای سرطان کبد (هپاتوسلولار کارسینوما) غربالگری شوند.
۳. پیوند کبد (Liver Transplantation):
در مواردی که سیروز به مرحله نارسایی کبدی پیشرفته (سیروز جبران نشده) رسیده و عوارض آن با درمانهای پزشکی قابل کنترل نیستند، پیوند کبد تنها گزینه درمانی باقی مانده است. این جراحی، جایگزینی کبد آسیبدیده با کبد سالم اهداکننده است. تصمیمگیری برای پیوند بر اساس سیستمهای امتیازبندی خاصی (مانند MELD Score) انجام میشود.














بدون نظر